Komórki iPS i przeprogramowanie: jak zmienić dowolną komórkę w komórkę macierzystą
Przeprogramowanie pozwala zmienić dowolną komórkę naszego ciała w pluripetencjalną komórkę macierzystą. To dokonane w 2006 roku odkrycie zaskoczyło wielu naukowców i zmieniło nasz sposób postrzegania komórek macierzystych. Przeprogramowanie stworzyło nowe, ekscytujące możliwości badania i leczenia chorób.
Embrionalne komórki macierzyste (EKM) były uważane za jedyne źródło komórek pluripotencjalnych do czasu, gdy w 2006 roku Kazutoshi Takahashi i Shinya Yamanaka wykazali, że komórki skóry mogą być przeprogramowane w pluripotencjalne komórki macierzyste (iPS) poprzez sztuczne dodanie czterech genów.
Naukowcy są podekscytowani możliwościami, jakie komórki iPS otwierają w zakresie badania i leczenia chorób. Komórki iPS pozwalają również uniknąć wątpliwości natury moralnej, które towarzyszą stosowaniu komórek EKM.
Komórki iPS dają naukowcom możliwość tworzenia i badania chorych komórek, które mają tę samą budowę genetyczną co pacjent.
Naukowcy nieustannie pracują nad lepszym zrozumieniem procesu przeprogramowania komórek, aby opracować lepsze sposobów kontroli różnicowania się komórek macierzystych.
Komórki iPS są wykorzystywane do badań oraz opracowywania sposobów leczenia wielu chorób, np. zastępowania komórek zniszczonych przez choroby.
Błędy genetyczne powodujące choroby są różne u poszczególnych pacjentów. Komórki iPS mogłyby umożliwić opracowanie metod leczenia dostosowanych do naprawy problemów genetycznych konkretnego pacjenta. Co więcej, przeszczepy komórek iPS nie będą odrzucane przez układ odpornościowy pacjenta, ponieważ komórki iPS są tworzone z własnych komórek pacjenta.
Wiele badań wykazuje, że komórki iPS i EKM często zachowują się inaczej, prawdopodobnie dlatego, że komórki iPS nie są w „100%” przeprogramowane. Naukowcy cały czas próbują określić wpływ tych różnic na badania i medycynę.
Wyzwania natury technicznej oraz nasze dotychczasowe ograniczone zrozumienie komórek iPS sprawia, że kontrolowanie zachowania komórek macierzystych i komórek wytworzonych z iPS w organizmie jest trudne.
Chociaż zabiegi medyczne przy użyciu spersonalizowanych komórek iPS brzmią obiecująco, opracowanie efektywnych i pozostających w granicach możliwości finansowych metod leczenia z użyciem komórek iPS pozostaje ogromnym wyzwaniem.
W 2006 roku, Shinya Yamanaka dokonał przełomowego odkrycia, które sześć lat później zapewniło mu Nagrodę Nobla w dziedzinie fizjologii lub medycyny: odkrył nowy sposób „przeprogramowania” dorosłych, wyspecjalizowanych komórek, aby zmienić je w komórki macierzyste. Te wyhodowane w laboratorium komórki macierzyste są pluripotencjalne – mogą tworzyć każdy rodzaj komórki w organizmie – i nazywane są indukowanymi pluripotencjalnymi komórkami macierzystymi lub komórkami iPS. Tylko embrionalne komórki macierzyste są naturalnie pluripotencjalne. Odkrycie Yamanaki oznacza, że teoretycznie każda ulegająca podziałowi komórka organizmu może zostać zmieniona w pluripotencjalną komórkę macierzystą.
Jak więc tworzy się komórki iPS? Yamanaka dodał cztery geny do komórki skóry myszy. Zapoczątkowało to wewnątrz komórki proces nazywany przeprogramowaniem, a w ciągu 2 – 3 tygodni komórki skóry zostały przekształcone w indukowane pluripotencjalne komórki macierzyste. Naukowcy są obecnie w stanie przeprowadzić ten sam proces w ludzkich komórkach z użyciem mniejszej liczby genów.
Obejrzyj pełen 16-minutowy film przedstawiający historię odkrycie Shinya Yamanaki (Polskienapisy dostępne)
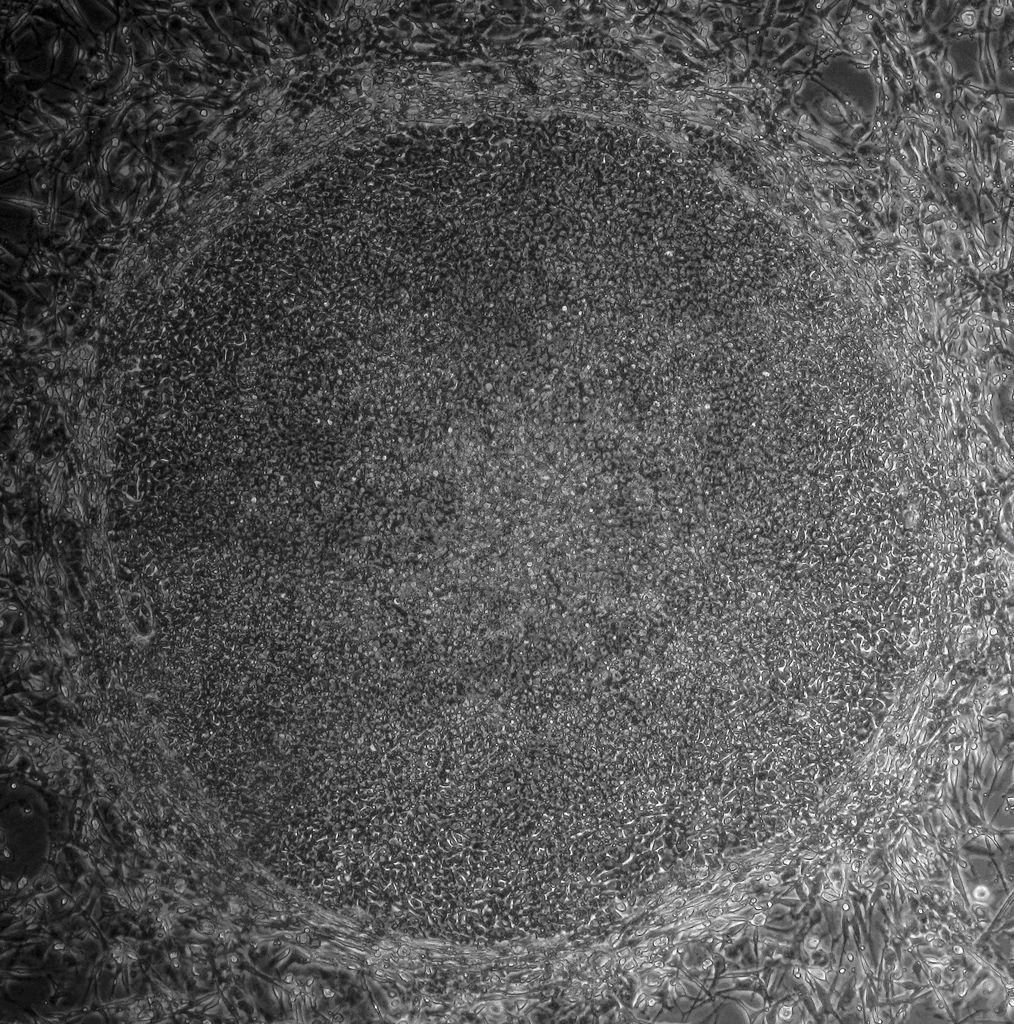
Komórki IPS i embrionalne komórki macierzyste są bardzo podobne. Są one samoodnawialne, co oznacza, że mogą się dzielić i wytwarzać kopie samych siebie w nieskończoność. Oba typy komórek macierzystych mogą zostać wykorzystane w laboratorium, w ściśle kontrolowanych warunkach, do wytworzenia niemalże każdego rodzaju wyspecjalizowanych komórek. Zarówno komórki iPS, jak i embrionalne komórki macierzyste mogą nam pomóc zrozumieć, w jaki sposób z pluripotencjalnych komórek macierzystych rozwijają się wyspecjalizowane komórki. W przyszłości mogą one także stanowić nieograniczony zasób komórek i tkanek zastępczych dla pacjentów z obecnie nieuleczalnymi chorobami.
W przeciwieństwie do embrionalnych komórek macierzystych, wytworzenie komórek iPS nie wymaga wykorzystania komórek z wczesnego embrionu. Czy są między nimi inne różnice? Badania wykazują, że niektóre geny w komórkach iPS zachowują się w inny sposób niż te w embrionalnych komórkach macierzystych. Jest to spowodowane niekompletnym przeprogramowaniem komórki i/lub zmianami genetycznymi zachodzącymi w komórkach w okresie wzrostu i namnażania. Naukowcy badają dokładniej tę kwestię, aby dowiedzieć się, w jaki sposób te różnice mogą wpłynąć na wykorzystanie komórek iPS w badaniach i w zastosowaniach klinicznym. Aby dokładnie zrozumieć, w jaki sposób przeprogramowanie przebiega we wnętrzu komórki, konieczne są dalsze badania. Tak więc obecnie większość naukowców jest zdania, że komórki iPS nie mogą w badaniach zastąpić embrionalnych komórek macierzystych.
W opracowywaniu leków ważnym krokiem jest poznanie mechanizmu powstania danego schorzenia: co dokładnie jest nie tak w organizmie? Aby to zrobić, naukowcy muszą zbadać komórki czy tkanki objęte procesem chorobowym, co jednak nie zawsze jest proste w wykonaniu. Prawie niemożliwe jest, na przykład, pozyskanie prawdziwych komórek mózgu pacjentów z chorobą Parkinsona, zwłaszcza we wczesnych stadiach choroby, zanim pacjent zauważy objawy. Przeprogramowanie oznacza, że naukowcy uzyskują dostęp do znacznej ilości neuronów (komórek mózgu) objętych chorobą Parkinsona. Naukowcy najpierw tworzą komórki iPS z, na przykład, materiału pozyskanego z biopsji pacjentów z chorobą Parkinsona. Następnie wykorzystują te komórki do wytworzenia w laboratorium neuronów. Neurony te mają tę samą budowę genetyczną co własne komórki pacjenta, naukowcy mogą więc pracować bezpośrednio z neuronami dotkniętymi choroba Parkinsona – w probówce. Mogą je wykorzystać, aby dowiedzieć się więcej na temat tego, co i dlaczego dzieje się wewnątrz komórek. Tego rodzaju komórkowe ‘modele chorób’ mogą być także wykorzystywane do poszukiwania i testowania nowych leków, które będą leczyć lub chronić przed chorobą.

Przeprogramowanie ma ogromny potencjał zastosowania w medycynie, na przykład w terapiach związanych z odbudową komórek. Ponieważ komórki iPS mogą być wyhodowane z własnej skóry pacjenta, powstałe z nich wyspecjalizowane komórki nie zostaną odrzucone przez układ odpornościowy. Jeśli pacjent cierpi na chorobę genetyczną, wada genetyczna może zostać „poprawiona” w komórkach iPS w laboratorium, natomiast te „naprawione” komórki iPS można wykorzystać do wytworzenia idealnie dopasowanych do pacjenta, zdrowych wyspecjalizowanych komórek do przeszczepu. Na razie jednak ta metoda jest tylko teoretyczna.
Do niedawna wytwarzanie komórek iPS wiązało się z dokonaniem trwałych zmian wewnątrz komórki, co może powodować tworzenie się nowotworów. Naukowcy opracowali już metodę wytwarzania komórek iPS bez tych modyfikacji genetycznych. Ta nowa technika jest ważnym krokiem w kierunku tworzenia komórek pochodzących z komórek iPS, które byłyby bezpieczne dla pacjentów. Konieczne są dalsze badania, które pozwolą w pełni zrozumieć, jak działa przeprogramowanie, w jaki sposób można kontrolować komórki iPS i wytwarzać je w sposób spełniający wysokie standardy jakości i bezpieczeństwa wymagane przy zastosowaniach klinicznych.
Broszura została opracowana przez Manal Hadenfeld, uaktualniona w 2012 r. przez Michaela Peitza i Annette Pusch i zrecenzowana przez Olivera Bruestle’a. Zdjęcie Shinya Yamanaki: Rubenstein. Pozostałe zdjęcia: Michael Peitz, Johannes Jungverdorben i Michael Rossbach.