Sclérose en plaques : comment les cellules souches pourraient-elles aider?
Nous sommes en train de traduire et d’actualiser ce document dans votre langue. En attendant, une traduction de la version antérieure est disponible ci-dessous, ou passez à l’anglais ci-dessus pour la version anglaise la plus récente.
Plus de 400 000 personnes dans l'Union européenne sont atteintes de sclérose en plaques (SEP). Cette maladie peut causer des troubles de la vision, une fatigue extrême, des douleurs, un engourdissement, une perte de mobilité et des troubles de l'élocution. Elle est la principale cause d'incapacité chez les jeunes adultes et ne bénéficie actuellement d'aucun traitement curatif. Comment la recherche sur les cellules souches peut-elle contribuer à la mise au point de nouveaux traitements?
La sclérose en plaque (SP) est une maladie autoimmune dans laquelle le système immunitaire de la personne se met à attaquer et à détruire les gaines de myéline. Lorsque les neurones perdent leur myéline, les signaux ne peuvent plus être transmis de manière adéquate et les neurones meurent peu à peu. C'est ce qui entraîne les symptômes de la SP.
Les cellules souches du cerveau essayent naturellement de réparer et de remplacer la myéline au fur et à mesure qu'elle est endommagée mais le système immunitaire des patients atteints de SP va de nouveau attaquer la myéline.
Il n'y a pour l'instant aucun traitement de substitution cellulaire pour la SP mais la recherche sur l'utilisation de cellules souches pour « reprogrammer » le système immunitaire du patient a donné des résultats prometteurs.
Les chercheurs souhaitent utiliser les cellules souches pour étudier la SP et trouver des moyens d'éviter et/ou de réparer les dommages infligés à la myéline.
Certaines études cherchent à utiliser la chimiothérapie pour détruire le système immunitaire de la personne puis à se servir de cellules souches pour reconstituer un nouveau système immunitaire qui n'attaquera pas la myéline. Ceci a donné des résultats positifs dans le cadre d'essais cliniques.
Les chercheurs examinent des traitements et des médicaments qui peuvent utiliser ou améliorer la capacité des cellules souches du cerveau à réparer naturellement la myéline.
Les scientifiques tentent aussi de développer des traitements à base de cellules souches pour remplacer les neurones détruits par diverses maladies neurologiques, y compris la SP.
D'une manière générale, les maladies autoimmunes sont difficiles à traiter puisque le système immunitaire attaque les propres cellules du patient. Le blocage complet du système immunitaire n'est donc pas une option possible.
Un autre défi que pose le développement de traitements contre la SP est qu'il n'y a pas de tableau unique expliquant pourquoi le système immunitaire d'une personne se met à attaquer la gaine de myéline ; le phénomène déclencheur pourrait être complètement différent d'un patient à l'autre.
Les scientifiques ne comprennent pas complètement comment les gaines de myéline sont fabriquées par le système nerveux. Il est par conséquent très difficile de développement des traitements pour les réparer.
La sclérose en plaques (SEP) est une maladie qui touche les cellules nerveuses du cerveau et de la moelle épinière. Dans un corps sain, ces cellules transportent des messages entre le cerveau et le reste de l'organisme, nous permettant ainsi de bouger, de garder notre équilibre, de voir, d'entendre et de sentir. Au cours de la SEP, le propre système immunitaire du coprs attaque les cellules nerveuses et les empêche de fonctionner correctement.
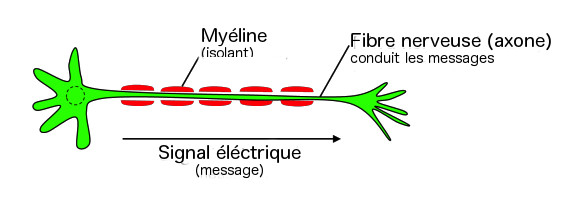
Chaque cellule nerveuse est entourée d'une gaine protectrice de myéline. Lorsque la myéline est endommagée, la cellule ne transmet plus les messages correctement. C'est ce qui se passe au cours de la SEP. Selon la zone nerveuse endommagée, les patients peuvent présenter une variété de symptômes comprenant fréquemment une difficulté à marcher, des troubles sensitifs, des troubles vésicaux et intestinaux et de la fatigue. Ces symptômes se manifestent par périodes (appelées poussées), puis s'améliorent (période de rémission) et disparaissent la plupart du temps lorsque l'organisme a réparé la myéline détruite. À terme, les cellules nerveuses elles-mêmes sont touchées et dégénèrent progressivement jusqu'à perdre totalement leurs fonctions. Au fur et à mesure de l'évolution de la maladie, le nombre de cellules nerveuses détruites augmente et aggrave le handicap du patient.
Il n'existe à ce jour aucun traitement spécifique de la sclérose en plaques, cependant il est possible de contrôler les symptômes et de diminuer la fréquence des poussées par des médicaments, de l'exercice et de la physiothérapie. Ces traitements ont pour but de soulager les patients ou de prévenir les lésions des cellules nerveuses, mais ils ne permettent pas de réparer les cellules une fois endommagées. Les chercheurs espèrent que les cellules souches pourront fournir de nouvelles approches thérapeutiques capables à la fois de prévenir et de réparer les lésions.
Les cellules souches participent au processus d'autoréparation de l'organisme en produisant de nouvelles cellules pour remplacer les cellules endommagées ou mortes. Il existe plusieurs types de cellules souches et les scientifiques explorent un certain nombre de pistes qui pourraient être utilisées pour mettre au point de nouveaux traitements de la sclérose en plaques :
- Prévention des lésions : il est possible que certains types de cellules souches pourraient être utilisées pour « réinitialiser » le système immunitaire (phénomène connu sous le nom d'immunomodulation). L'objectif est d'empêcher le système immunitaire d'attaquer les cellules nerveuses ou de réduire l'étendue des lésions.
- Réparation des lésions : les cellules souches pourraient aider à réparer la gaine de myéline et à « remyéliniser » les nerfs endommagés et leur permettre de récupérer leurs fonctions normales. Cette approche pourrait empêcher la dégénérescence des nerfs eux-mêmes. À long terme, les chercheurs espèrent pouvoir utiliser les cellules souches pour régénérer les nerfs détruits, mais ce procédé s'avère beaucoup plus complexe qu'il n'y paraît et actuellement impossible à mettre en œuvre.
- Mise au point de nouveaux médicaments: les cellules souches peuvent être utilisées pour produire en laboratoire des cellules nerveuses qui servent ensuite à l'étude du fonctionnement de la SEP et à l'évaluation de nouveaux médicaments.
The various approaches offer different advantages and may be useful for treating different types or stages of MS.
Ces diverses approches présentent chacune leurs avantages et peuvent s'avérer utiles pour le traitement différents stades ou formes de la SEP.
Cellules souches du sang
Les cellules souches hématopoïétiques (du sang) sont présentes dans la moelle osseuse. Elles produisent les différents types de cellules sanguines, ainsi que certaines cellules du système immunitaire, et sont à l'origine des lésions de la SEP. Au cours d'essais cliniques aux stades précoces, des patients atteints de SEP ont été transplantés avec leurs propres cellules souches hématopoïétiques pour tenter de « réinitialiser » leur système immunitaire. Les patients reçoivent dans un premier temps une chimiothérapie (traitement médicamenteux intensif) pour supprimer leur réponse immunitaire. Des cellules souches hématopoïétiques, recueillies auparavant par un prélèvement de moelle osseuse, sont ensuite injectées dans le sang afin de générer de nouvelles cellules immunitaires qui n'attaqueront pas les cellules nerveuses. Cette méthode semble avoir montré des effets bénéfiques chez certains patients, mais son efficacité n'est pas encore prouvée et c'est une procédure risquée, avec un taux de mortalité de 1-2 %. Pour ces raisons, elle est uniquement expérimentée dans le cadre d'essais cliniques chez des patients atteints de formes très actives de la SEP qui ne répondent pas aux thérapies disponibles. Des essais cliniques sont effectués pour déterminer l'efficacité de cette technique et mettre en œuvre des stratégies pour réduire les risques et les effets indésirables.
Cellules souches mésenchymateuse (CSM)
Les
cellules souches mésenchymateuses (CSM) sont également présentes dans la moelle osseuse et donnent naissance aux cellules osseuses, cartilagineuses et adipeuses. Des chercheurs étudient si les CSM peuvent aider à « rééduquer » le système immunitaire pour qu'il n'attaque pas les cellules nerveuses ou à produire des substances chimiques pour stimuler la réparation de la myéline. Des études chez l'animal ont donné des résultats prometteurs et les premiers essais cliniques chez des patients pour évaluer l'efficacité des thérapies à base de CSM sont en cours.
Le cerveau contient des cellules souches appelées cellules souches neurales. Ces cellules sont capables de réparer la myéline endomagée, mais cette capacité est insuffisante pour réparer la totalité des lésions causées par la SEP au cours du temps. Les chercheurs espèrent pouvoir améliorer les capacités de réparation de ces cellules ou introduire dans l'organisme des cellules dont le potentiel réparateur est supérieur. L'amélioration du processus de réparation de la gaine de myéline permettrait de restaurer la transmission des messages par les cellules nerveuses et de ralentir la dégénérescence des nerfs.
La recherche actuelle porte sur la compréhension des mécanismes de réparation des cellules souches neurales et la mise au point de médicaments capables de renforcer ces mécanismes en utilisant les propres cellules nerveuses du patient. À plus long terme, la greffe dans le cerveau de nouvelles cellules souches neurales, de cellules nerveuses ou de cellules productrices de myéline peut être envisagée, mais cette technique beaucoup plus complexe nécessiterait au préalable de produire en laboratoire de nouvelles cellules, notamment à partir de cellules souches embryonnaires ou de cellules pluripotentes induites, comme décrit ci-dessous.
Les cellules souches embryonnaires et les cellules souches pluripotentes induites peuvent donner naissance à tous les types cellulaires de l'organisme. Les chercheurs ont mis au point des techniques de laboratoire permettant de controler la différenciation de ces cellules vers la production de cellules nerveuses humaines et de myéline. Les cellules nerveuses ainsi générées ne répondent pas encore aux normes rigoureuses de sécurité et de pureté exigées aux fins de transplantation chez des patients, mais offrent aux chercheurs une occasion unique d'étudier la physiopathologie de la SEP et de tester les effets de nouveaux médicaments. La poursuite d'études expérimentales sur des modèles cellulaires pourrait permettre d'accélérer la mise au point de traitements de la SEP en menant rapidement à des découvertes importantes avant la mise en œuvre des tests obligatoires chez l'animal.
À l'heure actuelle, non. Même si les cellules souches s'avèrent déjà très utiles aux recherches sur la sclérose en plaques, leur utilisation en thérapie n'a pas encore été approuvée. Différents types de cellules souches et protocoles thérapeutiques sont à l'étude : les cellules souches pourraient permettre de « réinitialiser » le système immunitaire, de réparer la myéline sur les fibres nerveuses, voire à plus long terme, de générer de nouvelles cellules nerveuses. Même si les cellules souches ne sont pas susceptibles de guérir la SEP, elles pourraient permettre de ralentir, de stopper, voire de résorber l'évolution de la maladie. De nombreuses recherches sont toutefois nécessaires pour déterminer si des thérapies sûres et efficaces peuvent être mises au point à partir des différentes cellules souches et définir des protocoles de traitement.
International MS Society Public Information Booklet on Stem Cells
Information on MS clinical trials from the National Multiple Sclerosis Society in the USA
The European Multiple Sclerosis Platform
BBC news film clip describing one research approach to MS
Multiple Sclerosis Discovery Forum - includes regular roundups of MS research findings
In our Toolkit: lesson for schools on stem cell applications using MS as a case study
This factsheet was created by Claire Keith and reviewed by Anna Williams and Gianvito Martino.
Lead image of mouse neural stem cells by Gianvito Martino. Other cell images by Anna Williams.