Nuovi strumenti per la ricerca medica: cellule riprogrammate come modello di patologie
Abbiamo bisogno della ricerca per comprendere e combattere le malattie; ma spesso la ricerca é limitata dalla difficoltà di accesso a pazienti e dalla ridotta disponibilità di tessuti malati da studiare. L’utilizzo di ‘Modelli di malattie’ aiuta a superare questi problemi permettendo ai ricercatori di studiare le malattie in laboratorio. Le cellule staminali, incluse le cellule riprogrammate (o cellule ‘iPS’), sono una nuova fonte di cellule che possono essere usate come modello per malattie che sarebbero altrimenti difficili da investigare.
I ricercatori producono cellule iPS “riprogrammando” cellule specializzate adulte, come le cellule della pelle. Le cellule iPS possono poi essere usate per generare qualsiasi tipo di cellula del corpo, come le cellule del cuore o del cervello.
Dato che le cellule iPS hanno gli stessi geni e mutazioni dei pazienti dai quali provengono, i ricercatori possono usare le iPS per ricreare le malattie in laboratorio e studiare come la genetica di un paziente contribuisca alla sua malattia.
Le cellule iPS permettono ai ricercatori di osservare e studiare la “differenziazione cellulare” - il processo attraverso il quale le cellule diventano specializzate - e cosa può andar storto nella differenziazione e causare diverse malattie.
Al momento, molte malattie sono studiate attraverso modelli cellulari basati sulleiPS, dalle malattie neurologiche come la sclerosi laterale amiotrofica (SLA), alle malattie del sangue e le condizioni di immunodeficienza.
Le cellule iPS vengono anche utilizzate per generare cellule malate sulle quali testare nuovi farmaci e trattamenti in laboratorio. I ricercatori usano le iPS per “riportare indietro l’orologio” nelle cellule dei pazienti e osservare come le cellule sane si ammalino. Le cellule iPS permettono inoltre ai ricercatori di esaminare come geni del paziente, mutazioni e condizioni ambientali possano avere un impatto sul progredire della malattia.
I ricercatori stanno ancora imparando molto sulle iPS. In teoria, le cellule iPS possono generare ogni cellula del corpo, ma i ricercatori devono prima imparare come indirizzarle a fare ciò.
Nonostante le cellule iPS forniscano ai ricercatori cellule con i geni e le mutazioni associate alla malattia, questo non implica necessariamente che le cellule specializzate, create da queste iPS, si comportino in laboratorio allo stesso modo in cui si comportano le cellule malate nel corpo.
Creare modelli di malattie complesse (ad esempio quelle causate da problemi tra cellule che compongono strutture, tessuti e organi complessi) con le iPS non è ancora possibile, ma potrebbe esserlo in un lontano futuro.
Le malattie umane sono molte e varie; alcune costano la vita, altre producono solo piccoli inconvenienti. Il fatto che una malattia possa essere curata o meno, dipende spesso dalla nostra capacità di comprendere bene la sua biologia di base. Senza ricerca che sveli come funziona una malattia sarebbe difficile progredire nel trovare le cure.
I modelli di malattia permettono agli scienziati di esplorare il funzionamento delle patologie in laboratorio, piuttosto che direttamente nel paziente. Questi modelli sono la rappresentazione delle disfunzioni biologiche umane o animali, che esistono in una particolare malattia. Il modello potrebbe essere o un topo con una condizione che mimi una malattia umana, oppure cellule in una piastra. Indipendentemente dal modello, esso deve riprodurre al di fuori del corpo umano almeno alcuni degli aspetti della malattia, se non tutti gli effetti fisici patologici.
I modelli rendono possibile una ricerca scientifica sulle malattie piú precisa e dettagliata.Inoltre permettono di ripetere gli esperimenti piú volte, condizione necessaria per considerare affidabili i risultati. I sistemi biologici come il nostro corpo sono alquanto complessi e, tuttora, la nostra conoscenza su di essi rimane limitata. Ció risulta spesso in risultati molto diversi tra loro in quanto possono essere influenzati da variabili che ancora non comprendiamo, e non possiamo controllare, perfettamente. I ricercatori devono ripetere un esperimento molte volte per avere delle risposte chiare. Migliore é la comprensione di una malattia, piú sará per loro facile semplificare gli esperimenti per rispondere a specifiche domande.
Uno dei modi per semplificare una malattia complessa é quello di analizzare singole cellule o gruppi di esse invece di osservare tessuti complessi o il corpo intero.
I modelli animali, come i topi da laboratorio, sono utilizzati da molti anni nella ricerca in quanto possono sviluppare sintomi simili a malattie umane. Ciononostante gli animali non possono rispecchiare fedelmente tutti gli aspetti né della biologia né delle patologie umane. Cure sviluppate grazie all’utilizzo di modelli animali, e che in questi sono spesso efficaci, generano informazioni vitali per la comprensione della patologia, ma spesso non funzionano altrettanto bene nell’uomo. La sperimentazione animale ha anche altre limitazioni: implicazioni etiche impongono la riduzione dell’utilizzo di animali nella sperimentazione clinica, e i modelli animali sono spesso economicamente costosi e richiedono parecchio tempo per essere generati ed utilizzati. Modelli di malattia basati sull’utilizzo di cellule umane possono aiutare a risolvere questi problemi. In particolare, l’utilizzo di cellule permette di evitare di avere differenze di risposta tra uomo e modelli animali, in quanto i ricercatori possono studiare direttamente cellule umane.
Cellule umane sono per la prima volta state coltivate in laboratorio nel XIX secolo. Da allora la nostra comprensione delle cellule é migliorata notevolmente, e l’avanzamento tecnologico ha permesso di mantenere in vita cellule umane in condizioni prive di contaminanti senza la protezione del corpo. La ricerca sul cancro ha largamente contribuito a questo avanzamento, in quanto cellule cancerose possono essere mantenute in coltura con i giusti nutrienti per un tempo molto lungo, o addirittura indefinito. Cellule sane hanno una vita molto piú corta e sono molto piú difficili da mantenere e espandere in piastra. Inoltre, sono piú difficili da ottenere. Mentre alcune cellule, come quelle della pelle o del sangue, possono essere recuperate da un paziente con relativa facilitá, altre sono molto piú difficili, se non impossibili, da ottenere per studi scientifici. Per esempio, cellule cerebrali umane sono difficili da ottenere senza un’operazionechirurgica, tuttavia sono assolutamente necessarie per lo studio di diverse malattie neurodegenerative. Certi tipi di cellule staminali possono offrire una soluzione a questo problema.
Le cellule staminali possono autorinnovarsi (riprodurre se stesse) o differenziare (ossia trasformarsi) in altre cellule piú specializzate. Un tipo di cellula staminale in particolare offre un efficace strumento per generare modelli di malattia: le cellule staminali pluripotenti, o cellule iPS. Queste cellule staminali cresciute in laboratorio vengono prodotte ‘riprogrammando’ cellule specializzate come cellule della pelle. Le cellule iPS risultanti possono produrre tutti i tipi cellulari del corpo. Ció significa che possono divenire una fonte di cellule che sarebbero altrimenti difficili da ottenere, come le cellule cerebrali. Gli scienziati stanno lavorando su metodi per indurre le cellule iPS a produrre specifici tipi di cellule su richiesta.
Anche le cellule staminali embrionali, che sono ottenute da embrioni alle prime fasi di sviluppo, hanno la capacitá di generare tutte le cellule del corpo. Le cellule iPS hanno tuttavia un vantaggio unico in quanto possono essere generate riprogrammando direttamente cellule di un paziente, generando cosí in laboratorio cellule specifiche di quel paziente. Se la malattia ha cause genetiche, le cellule cresciute in laboratorio saranno portatrici del difetto genetico.
Le cellule iPS hanno un altro vantaggio. Le malattie vengono spesso diagnosticate alla comparsa dei primi sintomi, cosa che puó accadere molto dopo la comparsa della malattia stessa. Ció rende praticamente impossibile analizzare i primi stadi della malattia. La riprogrammazione cellulare funziona un pó come una macchina del tempo, prendendo cellule adulte e riportandole a uno stadio embrionale. Queste cellule iPS simil-embrionali possono essere utilizzate per generare qualunque tipo cellulare che i ricercatori vogliono studiare, dai primi fino ai piú tardivi stadi di sviluppo cellulare. Questo fornisce agli scienziati uno strumento per modellare eventi che si svolgono nel corpo del paziente durante lo sviluppo della patologia. Le cellule prodotte in questo modo vengono dunque chiamate modelli di malattia iPS.
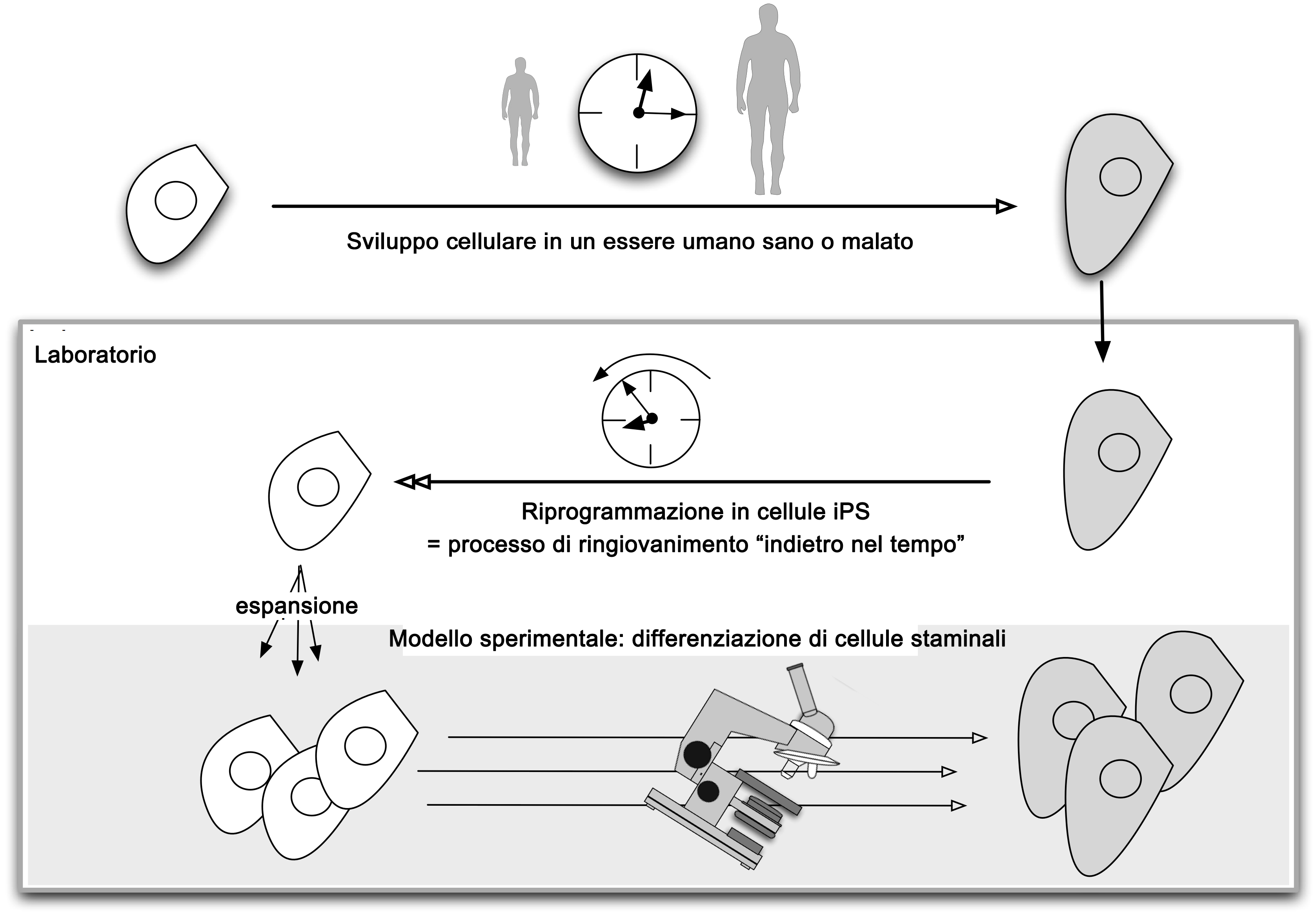
Negli ultimi anni sono state ricavate cellule iPS da pazienti affetti da diverse malattie. Un esempio dell’uso in ricerca di modelli di malattia generarati da cellule iPS é nello studio della atrofia muscolare spinale (SMA), una patologia attualmente incurabile. I pazienti affetti da SMA hanno uno specifico difetto in un gene chiamato SMN1. Questo difetto genetico colpisce le cellule nervose del midollo spinale, provocando in debolezza muscolare, severa disabilitá e un accorciamento della speranza di vita nei bambini. Sebbene le cellule affette siano molto difficili da ottenere da un donatore, é possibile crearle a partire da cellule iPS. Cellule iPS-SMA, prive di un gene SMN1 funzionale, sono state create e sono utilizzate per modellare e studiare l’insorgere della malattia in cellule nervose in corso di sviluppo. Queste cellule iPS-SMA potrebbero permettere lo sviluppo di nuove terapie senza bisogno di effettuare test su pazienti, almeno nelle prime fasi di ricerca.
Altre malattie come la sclerosi laterale amiotrofica (SLA), morbo di Alzheimer, atassia-teleangectasia, sindrome di Down, sindrome dell’X fragile, atassia di Friedrich, malattia di Huntington, malattia di Niemann-Pick, morbo di Parkinson e schizofrenia, oltre alla SMA, sono state studiate in dettaglio grazie alle cellule iPS. Modelli di malattie che usano le cellule iPS sono inoltre in via di sviluppo per molte altre condizioni neurologiche, ematologiche, metaboliche, cardiovascolari, di immunodeficienza. Forse uno degli esempi più significativi di come le cellule iPS sono state usate per studiare e trovare una possibile cura è un recente studio sulla SLA. La SLA, o malattia di Lou Gehrig, è una malattia terminale provocata dalla degenerazione muscolare e paralisi dovute alla perdita di cellule nervose nel midollo spinale. Mutazioni nel gene che produce la superossido dismutasi (SOD1) sono la causa di quasi un quarto dei casi ereditari di SLA. Al momento non esiste cura per questa devastante malattia e l’unico farmaco disponibile ai pazienti affetti da SLA è il Riluzolo, che si limita a ritardare l’insorgenza di alcuni aspetti della malattia. La scoperta di nuovi farmaci per la SLA è stata ostacolata dalla mancanza di modelli preclinici adatti a testare potenziali medicine. Per esempio, l’attuale modello animale per la SLA non mima interamente il fenotipo umano della malattia. Di recente alcuni ricercatori hanno creato cellule iPS ottenute da pazienti affetti da SLA per produrre cellule nervose SLA.
Queste cellule nervose manifestavano le caratteristiche della SLA e sono state usate per testare farmaci che potrebbero essere usati per migliorare i sintomi della malattia. Uno di questi farmaci, l’ezogabina, è al momento sottoposta ad un trial clinico. Qualora il trial abbia successo, si avrebbe una cura per i pazienti affetti da SLA. Nel caso invece che il trial fallisca, i ricercatori sono comunque in possesso di un valido modello per ulteriori studi e test per nuovi farmaci.
Le cellule iPS sono state largamente adottate come modello di malattie, ma portano con sé un certo livello di complessitá e potrebbero non essere la risposta a tutte le domande scientifiche.
● Un nuovo tipo di cellula staminale – Le cellule iPS sono un tipo di cellula staminale completamente nuova, generato in laboratorio. E’ necessaria ulteriore ricerca per comprendere il processo di riprogrammazione ed il suo effetto sulla cellula, per valutare potenziali applicazioni e rischi.
● Ricreare una malattia é un processo complesso - La modellizzazione di malattie si prefigge di utilizzare le cellule iPS per ricreare le caratteristiche di una malattia fuori dal paziente generando cellule portatrici del codice genetico del paziente. Tuttavia ció non risulta sempre in cellule che hanno le stesse caratteristiche della malattia. Sebbene le malattie siano spesso totalmente o parzialmente causate da errori nel nostro DNA, anche altri processi biologici influenzano o innescano molte di esse. Alcuni di questi processi patologici indipendenti dal DNA non possono essere controllati o riprodotti con l’attuale tecnologia delle cellule iPS. Ad ogni modo i modelli di malattia con cellule iPS possono aiutare i ricercatori a comprendere quanto una patologia sia dovuta a cambiamenti nel DNA.
● Modelli per diverse malattie - sebbene le cellule iPS possano in teoria venire usate per modellare ogni tipo di malattia, sono più adatte a mimare quelle patologie causate dalla mutazione di un singolo gene (malattie monogeniche) piuttosto che quelle causate da alterazioni di più geni, o determinate da fattori ambientali.
● Le malattie spesso affliggono molti tipi cellulari – I modelli di malattia con cellule iPS permettono ai ricercatori di studiare tipi cellulari specifici coinvolti nella malattia. Tuttavia le malattie di solito coinvolgono tessuti o organi complessi contenenti diversi tipi cellulari che interagiscono tra loro. L’interazione tra i diversi tipi cellulari è spesso, almeno parzialmente, responsabile degli effetti della malattia. I ricercatori stanno cominciando a ricreare strutture molto piú complesse per modellare questi aspetti delle malattie in modo piú completo.
Un approccio consiste nell'utilizzo di cellule staminali per coltivare gruppi di cellule in strutture 3D che assomigliano ai tessuti dei vari organi. La generazione e l'uso di questi "organoidi" è ancora agli inizi e richiede tecniche avanzate di differenziazione tridimensionale. Ad ogni modo, una volta stabiliti questi metodi, gli organoidi potrebbero essere usati come modelli di malattia più' complessi rispetto a quanto offrano i modelli di coltura cellulare bidimensionali.
Le cellule iPS danno la possibilitá ai ricercatori di studiare cellule umane precedentemente inaccessibili, cosí come le cellule nervose del cervello. Il loro utilizzo per generare modelli di malattia ha generato una nuova pietra miliare nella comprensione dei meccanismi di funzionamento di molte patologie. Questo processo é tuttora in corso e i ricercatori sono convinti che i modelli di malattia con cellule iPS saranno largamente utilizzati per lo sviluppo di nuove medicine o di altri trattamenti clinici.
Questo articolo é stato scritto da Christian Unger.
Revisionato ed aggiornato nel 2013 da Peter Andrews.
Revisionato ed aggiornato nel 2016 da Ivana Barbaric
Revisionato ed aggiornato nel 2018 da Paul Gokhale.
Animazione di Duncan Brown. Immagine principale creata da Emma Kemp attraverso Servier Medical Art. Le immagini delle pillole sono di MorgueFile. Le altre immagini sono di Christian Unger (la fotografia della luce ultravioletta é stata inizialmente creata come parte della Smile of a stem cell exhibit by ESTOOLS.)
Traduzione in Italiano di Roberto Bandiera, Anna Albiero, Azzurra Codino e Ivan Puglisi.